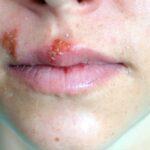
Molto si è detto a proposito dell’HPV e dei vaccini per combatterlo. Nell’articolo conosceremo meglio questo virus, che da solo è responsabile del 5% di tutti i tumori, e le misure volte a contrastarlo. Seguiteci!
Cosa è l’HPV?
L’HPV (Human Papilloma Virus) è il patogeno responsabile della più comune infezione sessualmente trasmissibile in ambo i sessi. Gli uomini sono più a rischio perché solo di recente la vaccinazione è stata estesa anche a loro; tuttavia, mentre in questi ultimi la diffusione è costante tra i 18 e i 70 anni, nelle donne è massima a 20-25, quindi decresce per poi riaumentare a 45.
Questo trend si osserva nei Paesi sviluppati, mentre in quelli poveri non esistono differenze tra le donne di età diverse, perché mancano informazione sanitaria e screening.
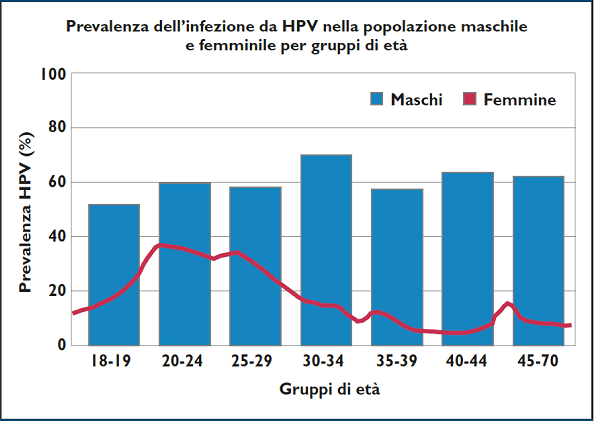
I fattori di rischio per l’infezione da HPV
Oltre al genere e all’età, molti altri fattori aumentano le probabilità di contrarre il virus:
- gravidanza – gli ormoni in circolo abbassano le difese immunitarie, aumentando il rischio;
- immunodepressione – il deficit immunitario, dovuto a terapie o altri fattori, aumenta il rischio;
- genetica – varie anomalie genetiche aumentano il rischio;
- sviluppo economico – nei Paesi sottosviluppati mancano informazione sanitaria e screening;
- età del primo rapporto – se precoce aumenta il richio, perché manca l’educazione sessuale;
- numero dei partner – il rischio aumenta col numero dei partner sessuali;
- numero delle gravidanze – se ≥ 3 aumentano il rischio, perché modificano la vagina;
- alimentazione – il deficit di vitamina A, che regola la proliferazione cellulare, aumenta il rischio;
- farmaci anticoncezionali – abbassano le difese immunitarie, per via della loro struttura steroidea;
- fumo – abbassa le difese immunitarie, aumentando il rischio;
- infezioni concomitanti – spianano la strada al virus.
I rischi del papilloma virus
L’infezione può essere contratta attraverso il sesso orale, vaginale o anale, e risolversi spontaneamente nel giro di 1-2 anni oppure cronicizzare, causando tumori in entrambi i generi, anche a distanza di 20 anni. Tra i tumori più frequenti vi sono:
- condilomi genitali (tumori benigni) in ambo i generi;
- carcinomi della cervice uterina (tumori maligni) nelle donne;
- carcinomi della testa e del collo (tumori maligni) negli uomini.
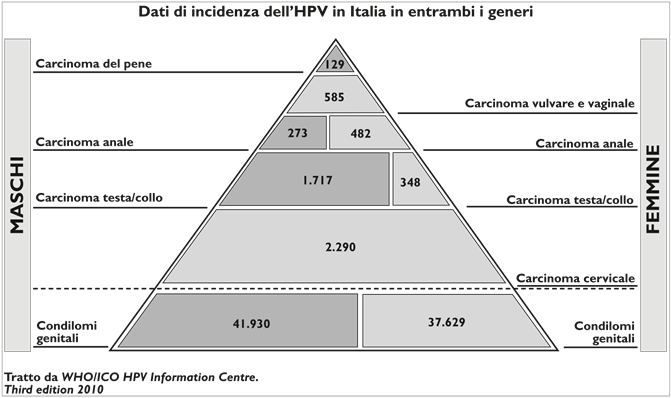
I ceppi del virus del papilloma umano
I Papillomavirus non sono tutti uguali: pensate che ne esistono oltre 200 ceppi, che si suddividono sia in base alle caratteristiche del DNA, sia in base al tessuto che tendono a infettare.
Tra i più pericolosi vi sono indubbiamente quelli del genere alfa, che causano la proliferazione incontrollata delle cellule presenti nelle genitali, anali e faringee, potando a:
- displasie, alterazioni non ancora tumorali, che possono reversibili;
- tumori benigni, condilomi genitali causati principalmente da HPV 6 e 11 (ceppi a basso rischio);
- tumori maligni, carcinomi della cervice, della testa e del collo, causati soprattutto da HPV 16 e 18 (ceppi ad alto rischio).
Condizioni che possono essere efficacemente prevenute grazie ai vaccini anti-HPV.
I vaccini contro il papilloma virus umano
Ad oggi esistono tre vaccini anti-HPV, preparati con la proteina L1 del guscio virale:
- bivalente (Cervarix®) è attivo contro HPV16 e HPV18;
- quadrivalente (Gardasil®) lo è anche verso HPV6 e HPV11;
- nonavalente (Gardasil 9®) estende la protezione verso HPV31, HPV33, HPV45, HPV52 e HPV58.
Gli esperti stimano che con l’introduzione del nonavalente, testato in oltre 15.000 persone in 30 Paesi, si avrà una riduzione del 90% di tutti i tumori HPV-indotti, contro il 70% del bivalente.
Chi si dovrebbe vaccinare? E quando?
In Italia i vaccini anti-HPV non sono obbligatori, ma la vaccinazione è fortemente raccomandata per limitare la diffusione del virus.
Il vaccino è consigliato agli adolescenti di ambo i sessi, possibilmente vergini (e qundi non venuti a contatto col virus), in modo che possieda la massima efficacia.
L’età media per la vaccinazione è di 12 anni perché il primo rapporto sessuale – secondo le statistiche – si ha a 13; tuttavia, la vaccinazione si può anticipare o posticipare in base alla storia del paziente.
N.B. Il vaccino anti-HPV è gratuito per tutti i dodicenni.
Reazioni avverse e controindicazioni
Come riferito dall’Agenzia europea dei medicinali, i vaccini sono sicuri e le eventuali reazioni avverse lievi e temporanee:
- dolore, arrossamento e gonfiore nel sito d’iniezione;
- mal di testa;
- dolore muscolare.
La somministrazione dei vaccini è comunque controindicata nelle persone allergiche ai principi attivi o agli eccipienti, in gravidanza e nei minori di 9 anni. Si possono somministrare, invece, in allattamento.
Consigli di lettura
Se l’articolo vi è piaciuto, vi consigliamo di leggere anche:
- “Pap test: guida allo screening dei tumori della cervice“;
- “HPV test: guida allo screening dei tumori della cervice“.
L’articolo ha uno scopo puramente illustrativo e non sostituisce il parere del medico.
Bibliografia e sitografia
- HPV: evidenze e nuove prospettive (Coordinatore scientifico: Carlo Maria Stigliano)
- Atti dell’Istituto Superiore di Sanità, a cura di C. Giorgi
- I numeri del cancro in Italia 2016
- Scheda di Cervarix® (documento dell’Agenzia Europea dei Medicinali)
- Scheda di Gardasil® (documento dell’Agenzia Europea dei Medicinali)
- Scheda di Gardasil 9® (documento dell’Angenzia Europea dei Medicinali)
- Robbins & Cotran – Le basi patologiche delle malattie (Kumar, Abbas, Fausto)
- Principi di virologia medica (Guido Antonelli)

Pubblicista, ex collaboratrice de L’Unione Sarda.
Sono cofondatrice e caporedattrice di Inchiostro Virtuale.
Potete contattarmi scrivendo a j.zanza@inchiostrovirtuale.it