Cos’è la sclerosi multipla?
La sclerosi multipla è una malattia neurodegenerativa autoimmune, altamente invalidante, che affligge 2,8 milioni di persone nel mondo e 137.000 in Italia;1 la Sardegna è una delle regioni più colpite,2 con 370 malati ogni 100.000 abitanti e il doppio di nuovi casi rispetto a quelli nazionali (12 contro 6 ogni 100.000 abitanti) nel 2022.3
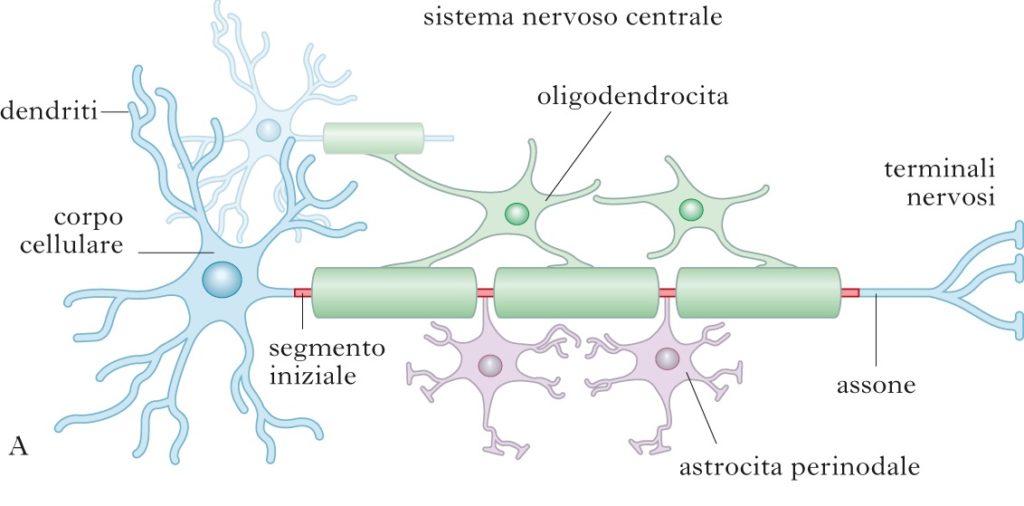
La patologia è caratterizzata da lesioni simili a cicatrici (placche) nei nervi ottici, cervelletto e midollo spinale, che impediscono la comunicazione tra il sistema nervoso e il resto del corpo. Secondo l’ipotesi più accreditata, le placche si sviluppano perché il sistema immunitario, più reattivo del normale, scatena l’infiammazione responsabile della perdita di mielina (la guaina isolante che permette la trasmissione degli impulsi lungo le fibre nervose) e di oligodendrociti (le cellule che producono la guaina mielinica).4
Questo processo, chiamato “demielinizzazione”, è responsabile della comparsa dei sintomi.
Sintomi primari
Tra i più comuni sintomi della sclerosi multipla si annoverano:
- alterazioni sensoriali (formicolio, prurito, bruciore, intorpidimento);
- vista doppia e/o offuscata, movimento incontrollabile degli occhi;
- costipazione e difficoltà urinarie;
- deficit cognitivi e malumore;
- difficoltà di deambulazione dovute ad affaticamento, rigidità e/o problemi di equilibrio.
Talvolta possono comparire:
- problemi di deglutizione, respirazione o del linguaggio;
- mal di testa;
- perdita dei capelli.
Sintomi secondari
Conseguono ai sintomi primari:
- infezioni urinarie;
- inattività e immobilità.
Sintomi terziari
Conseguono ai sintomi secondari:
- disturbi psichiatrici (ansia e depressione);
- problemi nelle relazioni e sul posto di lavoro.
I sintomi variano da una persona all’altra ma anche nello stesso paziente, che può avvertirne uno o più di uno, insieme o distanziati nel tempo.
Le forme di sclerosi multipla
In base al decorso clinico, si distinguono cinque forme di sclerosi multipla:
- recidivante-remittente (SMRR), che colpisce l’85% dei pazienti in fase iniziale. Si presenta in episodi acuti (ricadute) che durano da qualche ora a qualche giorno, separati da periodi asintomatici (remissioni) che durano da qualche settimana a qualche anno. Si manifesta intorno ai 20-30 anni;
- secondariamente progressiva (SMSP), che si sviluppa nel 30-50% dei pazienti con SMRR a 10 anni dalla comparsa;
- primariamente progressiva (SMPP), che colpisce il 10% dei malati in fase iniziale. Diversamente dalla SMRR, non ci sono fasi di ricaduta e remissione, tant’è che i sintomi compaiono e progrediscono lentamente nel tempo, inoltre esordisce più tardi;
- a decorso progressivo con ricadute (SMDPR), una forma di passaggio tra la recidivante-remittente e la secondariamente progressiva. Nel 5% dei malati i sintomi progrediscono gradualmente sin dall’inizio, ma sono separati da ricadute con scarso recupero;
- benigna (SMB), caratterizzata dalla comparsa di 1-2 ricadute che si risolvono completamente senza lasciare invalidità; dunque questa sclerosi, a differenza delle altre, non peggiora col passare del tempo.
I fattori di rischio
Benché le cause siano ancora poco chiare, la comunità scientifica ritiene che diversi fattori possano influenzare la comparsa della malattia.4
Fattori non modificabili:
- genetica. Nei parenti di primo grado dei malati di sclerosi multipla il rischio di sviluppare la malattia è del 2-5%, mentre nei parenti di secondo e terzo grado è dell’1-2%. Invece, nei gemelli il rischio varia dal 2-5% negli eterozigoti (50% del DNA in comune) al 25% negli omozigoti (100% del DNA in comune). L’aumento di suscettibilità è correlato ai geni HLA (Human Leukocyte Antigen), coinvolti nelle risposte immunitarie;
- regione geografica. Il rischio aumenta allontanandosi dall’equatore, a causa della scarsa esposizione ai raggi solari che attivano la vitamina D, implicata nel controllo dei processi immunitari e infiammatori;
- età, infatti la malattia si manifesta generalmente nella fascia 20-40, di rado nei bambini (1%) e sopra i 55 anni (2-10%);
- genere, giacché le donne sono più colpite rispetto agli uomini (rapporto 2,5:1).
Fattori modificabili:
- dieta. Il deficit di vitamina B12, che serve per produrre la guaina mielinica, zinco, vitamina D e omega-3, che regolano i processi immunitari e infiammatori, e l’eccesso di grassi saturi aumentano il rischio;
- fumo, il quale aumenta i livelli di monossido di carbonio e ossido nitrico, che riducono l’ossigenazione e danneggiano le cellule nervose.
La diagnosi della sclerosi multipla
La malattia si diagnostica in base alle linee guida di McDonald, che prevedono:
- l’anamnesi, ossia la raccolta delle informazioni che riguardano il paziente (tra cui i sintomi);
- gli esami neurologici per valutare le funzioni nervose superiori, la postura, il tono, la forza, il trofismo e i riflessi muscolari, la coordinazione motoria e la sensibilità agli stimoli;
- gli esami neurofisiologici, come i potenziali evocati, che valutano il tempo impiegato dal sistema nervoso centrale per ricevere, registrare e interpretare gli stimoli sensoriali;
- l’analisi del liquor, il liquido che permea il sistema nervoso centrale, per valutare la presenza di anticorpi (indicanti la reazione immunitaria). Si effettua per confermare la diagnosi, benché nel 5-10% dei pazienti gli anticorpi siano assenti;
- la risonanza magnetica, per valutare la presenza delle lesioni; tuttavia è controindicata nei pazienti claustrofobici e in quelli dotati di placche metalliche fisse o pacemaker.
Le terapie per la sclerosi multipla
Le terapie attualmente disponibili prevengono i danni irreversibili alle fibre nervose, ma non rappresentano una cura risolutiva.
1) Terapia d’urto con cortisone
La terapia d’urto si somministra durante le ricadute per indurre la remissione dei sintomi. Il metilprednisolone si assume endovena per 3-5 giorni, a dosi di 500-1.000 mg, per bloccare l’infiammazione e prevenire le placche. Come tutti gli antinfiammatori steroidei:
- riduce la produzione di sostanze proinfiammatorie;
- aumenta quella di sostanze antinfiammatorie;
- inibisce la proliferazione delle cellule immunitarie (linfociti e macrofagi).
2) Terapia a lungo termine con immunomudulanti
La terapia modificante la malattia (disease modifying therapy, DMT) previene le ricadute e contrasta la progressione della SMRR. Prima di essa, circa il 50% dei malati in forma recidivante-remittente progrediva allo stadio successivo (SMSP) dopo dieci anni.
a) Interferoni β
Gli interferoni β regolano i linfociti T, cellule immunitarie cruciali nello sviluppo della malattia, più precisamente:
- bloccano la proliferazione di tali cellule;
- riducono la loro migrazione nel sistema nervoso centrale;
- aumentano la produzione di sostanze antinfiammatorie anziché proinfiammatorie.
b) Glatiramer acetato
Il glatiramer acetato stimola il differenziamento dei linfociti T in Th2, che diversamente dagli altri producono sostanze antinfiammatorie.
c) Antitumorali
Il mitoxantrone contrasta la progressione della SMRR nei pazienti refrattari agli immunomodulanti, sopprimendo i linfociti T.
d) Terapie sintomatiche
Migliorano alcuni sintomi e dunque la qualità della vita:
- ansiolitici e sedativi (alprazolam);
- antidepressivi SSRI (fluoxetina);
- antispastici (clonazepam);
- antifatica (amantadina);
- farmaci contro il dolore neuropatico e il tremore posturale (gabapentin);
- lassativi (osmotici, di massa, catartici);
- farmaci contro le disfunzioni erettili (sildenafil) e della vescica (oxibutinina).
3) Terapie del futuro
Nel 2017, è stato avviato il primo studio clinico al mondo per testare la STEMS (terapia a base di cellule staminali neurali) all’Ospedale San Raffaele di Milano.5 Alla base, l’idea che le cellule staminali somministrate con la puntura lombare possano raggiungere le placche, veicolate dal liquor, e dunque:
- sostituire gli oligodendrociti deceduti, per produrre nuova mielina;
- stimolare la produzione di fattori neurotrofici, cioè sostanze che favoriscono la rigenerazione delle fibre nervose;
- ridurre l’infiammazione, ripristinando la struttura e la funzionalità delle aree danneggiate.4
I risultati (pubblicati il 9 gennaio 2023 su Nature Medicine) hanno evidenziato che la STEMS, oltre a essere sicura e ben tollerata, ha ridotto la perdita di tessuto cerebrale (atrofia) e aumentato i fattori neurotrofici nel liquor dei pazienti che avevano ricevuto dosi maggiori di staminali.6
Risultati incoraggianti, che tuttavia dovranno essere confermati da studi su larga scala.
Consigli di lettura
Se l’articolo vi è piaciuto, leggete la testimonianza di chi vive la malattia sulla propria pelle: “sclerosi multipla: dialoghi e visioni dall’interno“.
Rferimenti bibliografici:
- dati epidemiologici aggiornati al 12 settembre 2023, dal sito dell‘AISM;
- sclerosi multipla, Sardegna tra le regioni con più alta incidenza della patologia (articolo pubblicato sul sito dell’AOU Cagliari il 30 maggio 2023);
- sclerosi multipla, Sardegna la regione più colpita (articolo pubblicato sul sito dell’AOU Cagliari il 30 maggio 2022);
- Ghasemi N, Razavi S, Nikzad E. Multiple Sclerosis: Pathogenesis, Symptoms, Diagnoses and Cell-Based Therapy. Cell J. 2017 Apr-Jun;19(1):1-10. DOI: 10.22074/cellj.2016.4867. Epub 2016 Dec 21. PMID: 28367411; PMCID: PMC5241505;
- sclerosi multipla, al via in Italia la prima infusione di cellule staminali neurali (articolo pubblicato su WIRED il 29 maggio 2017);
- sclerosi multipla: su Nature Medicine i risultati del primo studio clinico al mondo con cellule staminali neurali (articolo pubblicato dall’Ospedale San Raffaele il 9 gennaio 2023).
L’articolo ha uno scopo puramente illustrativo e non sostituisce il rapporto medico-paziente.

Blogger e giornalista, ho collaborato con L’Unione Sarda.
Sono cofondatrice e curatrice editoriale di Inchiostro Virtuale.
Per contattarmi, inviate una mail a: j.zanza@inchiostrovirtuale.it