I tumori della cervice uterina rappresentano la seconda causa di morte femminile per cancro e sono gli unici per i quali la ricerca abbia dimostrato una causa infettiva – l’HPV o Papillomavirus – che può essere individuata precocemente con l’HPV test. Vediamo di cosa si tratta!
In cosa consiste l’HPV test?
L’esame consiste nel rilevare – attraverso le tecniche di biologia molecolare come la PCR (Polymerase Chain Reaction) e l’HC2 (Hybrid Capture Type 2) – il DNA del virus nelle cellule cervicali, che possono averlo contratto a causa del sesso non protetto. Il prelievo viene effettuato in ambulatorio da un’ostetrica, è indolore e dura pochi minuti. Qui di seguito descriviamo la procedura.
Come si esegue il prelievo?
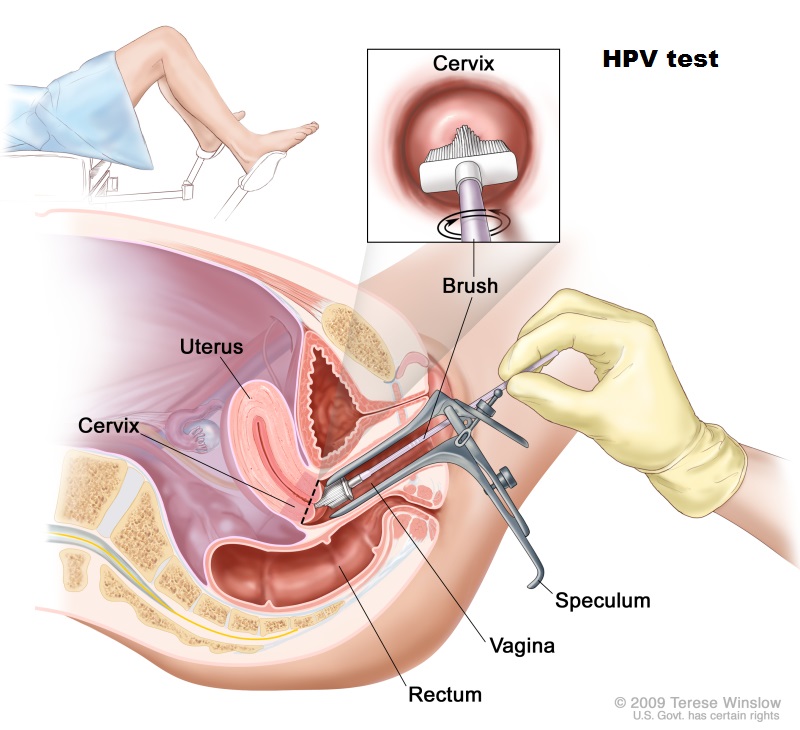
- La paziente, dopo aver sfilato la biancheria, si sdraia sul lettino con le braccia distese lungo i fianchi, le ginocchia piegate e i talloni poggiati sulle staffe, per rilassare la muscolatura vaginale.
- Dopodiché, l’ostetrica inserisce lo speculum, uno strumento che serve per dilatare la vagina e prelevare le cellule.
- Il prelievo consiste nel raschiare le pareti della cervice con una speciale spatolina, che causerà il distacco delle cellule più superficiali.
L’immagine, realizzata per il National Cancer Institute, illustra la procedura suddetta.
Attenzione, il prelievo NON si può effettuare se:
- sono in corso le mestruazioni o se sono terminate da meno di tre giorni;
- ci sono stati rapporti sessuali negli ultimi due giorni;
- si è fatto uso di creme, ovuli e lavande vaginali, negli ultimi tre giorni.
Il rischio è che si possano inficiare i risultati.
I risultati pervengono alla paziente tramite posta nel giro di qualche settimana, massimo un mese, e possono rivelare la negatività o la positività all’HPV. Vediamo cosa comporta tutto ciò!
Il test è negativo: cosa significa?
Significa che la paziente non è infetta, perché il DNA del virus è assente, perciò si può escludere la presenza di lesioni pretumorali. La paziente dovrà eseguire il test dopo 5 anni, come previsto dal programma di screening italiano.
Il test è positivo: cosa significa?
La paziente è infetta, perciò dovrà sottoporsi al Pap test per sapere se ci siano le anomalie cellulari indotte dal virus. In particolare, se il Pap test è:
- positivo, ci sono anomalie e la paziente dovrà sottoporsi alla colposcopia per accertarne la natura;
- negativo, le anomalie sono assenti e la paziente dovrà eseguire l’HPV test dopo 12 mesi, cioè il tempo che generalmente impiegano le infezioni a risolversi. Se, dopo un anno, l’infezione fosse ancora presente, dovrà sottoporsi alla colposcopia per valutare la presenza di lesioni pretumorali.
ColposcopiaLa colposcopia consiste nell’osservare le pareti della cervice con uno strumento (il colposcopio) che può ingrandire la visione fino a 60 volte, permettendo di confermare o smentire la presenza di lesioni pretumorali suggerite dal Pap test. |
Chi deve fare questo test?
Come previsto dal Piano Nazionale di Prevenzione 2014-2018, in tutta Italia, l’HPV test è l’esame di screening primario nelle donne tra 30 e 64 anni (sebbene in alcuni programmi sia previsto dai 35 anni). Nelle donne di età inferiore è poco efficace, giacché le infezioni da HPV sono sì molto comuni ma si risolvono spontaneamente, dunque non verrebbero rilevate; perciò, tra 25 e 30 anni, l’esame di screening primario rimane il Pap test.
Diversamente da quest’ultimo (che si esegue ogni 3 anni) l’HPV test si fa ogni 5 anni in quanto rileva in largo anticipo il rischio di sviluppare lesioni pretumorali ed è più sensibile (cioè, identifica un maggior numero di pazienti a rischio), perciò si può effettuare dopo periodi di tempo più lunghi.
L’HPV test è più sensibile del Pap test
A stabilirlo è la Cochrane Collaboration, che ha pubblicato una revisione degli studi disponibili fino al 2015, per stabilire quale dei due test (HPV o Pap) fosse più accurato nel rilevare le pazienti a rischio di lesioni pretumorali. Gli esperti hanno incluso nella revisione ben 40 studi, per un totale di 140.000 donne, nei quali sono stati confrontati i due esami. La qualità delle evidenze era medio-alta.
L’analisi ha rivelato che, ogni 1000 donne, 20 avrebbero sviluppato lesioni pretumorali: mentre il Pap test ha riconosciuto solo 15 di queste 20 donne, l’HPV test ne ha identificate 18; dunque, l’HPV test riconosce 3 donne in più a rischio (su 20) rispetto al Pap test, evitando che sviluppino lesioni pretumorali (CIN2 e CIN3) in futuro.
L’HPV test è meno specifico del Pap test
Al contempo, l’HPV test è meno specifico del Pap test, ovvero, ha una minore capacità di riconoscere come negative le donne che NON svilupperanno lesioni pretumorali (quindi, dà più falsi positivi).
La stessa analisi di prima ha rivelato che, ogni 1000 donne, 980 NON svilupperanno lesioni pretumorali; tuttavia, mentre il Pap test ha identificato 885 donne su 980, l’HPV test ne ha identificate 881/980, di conseguenza 4 donne in più dovranno sottoporsi a esami non necessari con tutto lo stress associato.
Ad oggi, purtroppo, non è possibile stabilire se l’HPV test sostituirà completamente il Pap test come esame di screening, nonostante sia più sensibile. Bisognerà attendere i risultati dei progetti avviati in Italia per trarre delle conclusioni.
Consigli di lettura
Se avete trovato utile la guida all’HPV test, vi consigliamo di leggere anche: “Pap test: la guida“. Alla prossima!
L’articolo ha uno scopo puramente illustrativo e non sostituisce il parere del medico.
Bibliografia e sitografia
- Cochrane (2017). Human papillomavirus (HPV) test compared to the Papanicolaou (Pap) test to screen for cervical cancer.
- Sito dell’AIRC.
- Megazine della Fondazione Umberto Veronesi.
- Sito del GISCI (Gruppo Italiano Screening del cervicocarcinoma).
- Sito del Ministero della Salute.

Blogger e giornalista, ho collaborato con L’Unione Sarda.
Sono cofondatrice e curatrice editoriale di Inchiostro Virtuale.
Per contattarmi, inviate una mail a: j.zanza@inchiostrovirtuale.it